脊髄損傷患者が大麻の使用により痛みや痙縮などの身体症状、抑うつや不眠などの精神状態の改善を実感していたことがアメリカの研究チームにより報告されました。論文は「Frontiers in Pain Research」に掲載されています。
脊髄は中枢神経の一部であり、脳と末梢神経との間で運動神経、感覚神経、自律神経の情報伝達を行っています。脊髄には頸髄、胸髄、腰髄、仙髄といった部位が存在し、各部位によりそれぞれ支配する末梢神経のエリアが異なっています。
重要な神経の通り道である脊髄は、背骨の中の空洞(脊柱管)で守られています。さらに、その空洞の中には丈夫な膜(硬膜)があり、その内側にはくも膜と呼ばれる薄い膜が存在。くも膜の内側でいよいよ脊髄の姿を見ることができますが、その場所は脳脊髄液と呼ばれる液体で満たされており、この液体は外部からの衝撃を和らげるクッションの役割を果たしています。
これらの保護を上回る力が加わることにより生じるのが「脊髄損傷」です。交通事故、高所からの転落、スポーツ外傷や、(背)骨が脆くなった高齢者における転倒などにより脊髄が損傷することで、損傷した部位に応じた運動麻痺、感覚障害、自律神経障害が生じます。
これに加え、脊髄損傷では損傷した部位に応じて、しびれや痛み(神経障害性疼痛)、筋肉の過緊張(痙縮)、循環器障害(血圧低下、徐脈)、消化器障害、排尿障害なども認められます。
損傷した部位が脳に近いほど障害は重くなり、頸髄の損傷では手足の運動や感覚が障害され、自力で呼吸ができずに人工呼吸器が必要になる場合もあります。
また、脊髄損傷は脊髄の損傷の程度によって「完全損傷」と「不完全損傷」に分類されます。完全損傷は運動・感覚機能の完全な消失、不完全損傷は運動あるいは感覚機能の部分的な消失を意味します。
治療の中心は全身状態の管理やリハビリテーションとなります。損傷した神経は基本的に回復しないため、脊髄損傷に根治治療はありません。脊髄損傷に関連した症状や合併症に対しては、薬物療法などによる対症療法も行われます。
しかし、脊髄損傷でよくみられる神経障害性疼痛や痙縮などの症状は既存の治療で改善が認められないことも多く、薬によっては新たに副作用に悩まされることもあります。
大麻の使用経験がある脊髄損傷患者を対象とした実態調査
このような中、新たな代替療法の1つとして注目されているのが大麻です。大麻は鎮痛作用があることで知られており、この有効性は特に神経障害性疼痛を始めとした慢性疼痛で報告されています。
マイアミ大学の研究チームは脊髄損傷における大麻の有効性を検討するため、大麻やカンナビノイド製品の使用歴があり、脊髄損傷に関連した神経障害性疼痛を3ヵ月以上抱えていた18歳以上の患者を対象としたオンライン調査を実施。
調査において、参加者は基礎情報、大麻やカンナビノイド製品の使用状況、副作用などについて回答。また、現在の痛みの強さ、不快感、痛みに対処する能力、気分、睡眠、日常活動について、0(問題なし)〜10(最悪の状態)で自己評価するよう求められました。
調査ではこれ以外にも、鎮痛薬の使用状況、鎮痛薬を大麻で代用した経験、痛みの改善の程度、総合的な幸福度について尋ねられました。
多くがTHCを含むエディブル製品を使用
組み入れ基準を満たした参加者は227名(男性67.3%)。参加者の41%は31〜45歳で、ほとんどが白人(73.1%)でした。
ほとんどの患者(54.4%)が10年以上脊髄損傷とともに生活。43.8%が頸髄、45.1%が胸髄、13.3%が腰髄を損傷し、58.8%が不完全損傷、37.6%が完全損傷を患っていました。
大麻を使用したことがあると回答した参加者204名のうち、52.9%が脊髄損傷の発症前、96.1%が脊髄損傷の発症後に大麻やカンナビノイドの使用を報告。76.5%が現在も大麻やカンナビノイドを使用していると回答しました。
大麻の具体的な使用状況について回答したのは156名。最も多く報告された摂取方法はエディブル(53.8%)で、次いでベイプ(39.7%)、ジョイント/ブラント(36.5%)、パイプ(25%)、オイル(19.9%)などでした。
84%がTHCを含んだ大麻製品、51.3%がCBDを含んだ大麻製品を使用。THCを含む大麻で最も使用されていた品種は、インディカ(53.8%)とハイブリッド(51.9%)でした。
ほとんどの参加者が1日に1回(33.3%)または2回(28.3%)大麻を使用。週単位の使用量として最も多く報告されたのは2〜4g(23.7%)で、次いで5〜7g(17.9%)、1g以下(16%)でした。
93.5%が何らかの恩恵を受けたと報告
参加者220名における平均の疼痛強度は10段階中6.8。それ以外の平均については、不快感:6.9、痛みに対処する能力:5.6、睡眠:6.2、気分:5.9、日常活動:5.8と評価されました。
大麻やカンナビノイドの使用歴がある参加者の93.5%が、大麻製品の使用により神経障害性疼痛、不快感、活動、気分、睡眠などにおいて何らかの恩恵を受けたと報告。全体として、71.9%が総合的な幸福度の改善を報告しました(かなり改善した:34.7%、改善した:37.2%)。
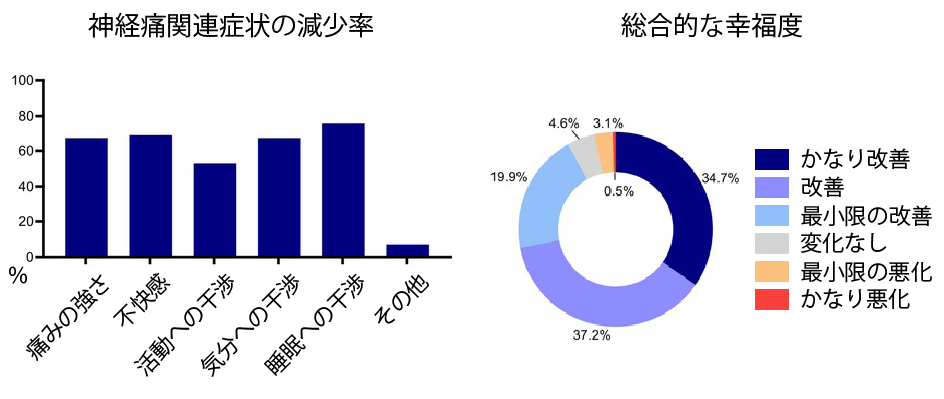
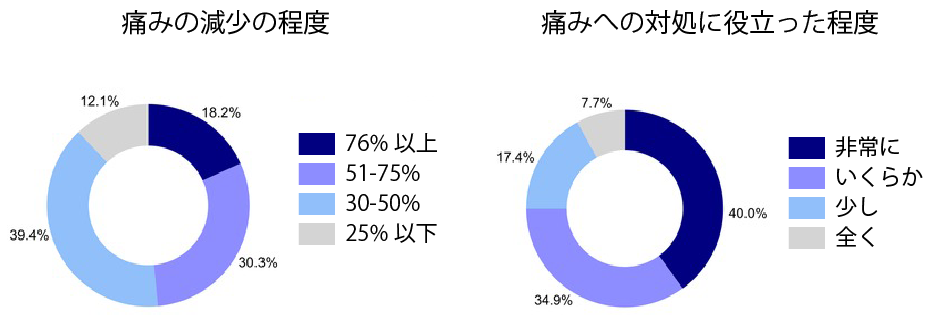
大麻の使用により痛みが軽減したと報告した参加者のうち、痛みの程度が30%以上減少したと回答したのは87.9%(76%以上の減少:18.2%、51〜75%の減少:30.3%、30〜50%の減少:39.4%)。
痛みに対処する上で大麻が「非常に役に立った」と回答した人は40%、「いくらか役に立った」と回答した人は34.9%でした。
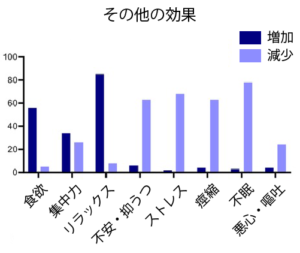
大麻やカンナビノイドの使用による悪影響としては口渇(58.2%)、眠気(31.6%)、咳(26%)などが挙げられましたが、25.5%は「悪影響なし」と回答していました。
83.3%が鎮痛薬の代わりに大麻を使用した経験あり
参加者のうち、40.9%がガバペンチノイド(プレガバリン[リリカ]あるいはミロガバリン[タリージェ])、40%が市販の鎮痛薬、20.5%がオピオイドを使用。
鎮痛薬の代わりとして大麻やカンナビノイドを使用したことがあると回答したのは83.3%。代用された薬として最も多かったのはオピオイド(47%)で、次いでガバペンチノイド(42.8%)、市販の鎮痛薬(42.2%)となっていました。
研究者らは、今回の研究について「脊髄損傷患者において、神経障害性疼痛と鎮痛薬使用に対する大麻とカンナビノイドの知覚効果に焦点を当てた最初の横断的調査研究の1つである」と説明。
そして、調査の結果、脊髄損傷患者は大麻製品の使用により「神経障害性疼痛の強度、痛みの不快感、痛みによる干渉、その他の疼痛関連因子(ストレス、不安・抑うつ、不眠など)などを軽減」していることが示されたと述べています。
ただし、この調査には、参加者が男性や白人に偏っていたこと、調査時点での痛みにしか焦点を当てていなかったこと(大麻使用前の痛みについて評価していない)、主観的評価しか行われていないこと、大麻と比較する対照群が存在しなかったことなど、いくつかの限界があるとされています。
そのため、研究者らは今回の研究結果について「予備的なもの」としており、神経障害性疼痛に対する大麻の有効性を検証するために質の高い研究を行う必要性があることは「間違いない」と述べています。
2022年に公開されたシステマティックレビューでは、脊髄損傷患者の痛みに対するカンナビノイドの有効性はプラセボ(偽薬)と比較して有意差がなく、脊髄損傷患者の疼痛管理においてカンナビノイドの使用は推奨されるべきではないと結論づけられています。
また、デンマークの研究チームは2023年7月、多発性硬化症または脊髄損傷患者を対象とし、神経障害性疼痛や痙縮におけるカンナビノイド(THC、CBD、THCとCBDの組み合わせ)の有効性をプラセボと比較して検証した結果、両群で差がなかったことを報告しています。
しかしながら、いくつかの観察研究においては、脊髄損傷患者が大麻を”助け舟”として利用している様子が伺えます。
脊髄損傷患者1,101名を対象としたデンマークの調査では、脊髄損傷患者は一般集団と比べ大麻を使用する割合が高く、59%が疼痛と痙縮に大麻が有効であると実感していました。
脊髄損傷または外傷性脳損傷を有する患者116名を対象としたコロラド州の調査では、脊髄損傷患者における大麻の使用理由として痙縮の緩和(70%)、娯楽目的(63%)、睡眠の改善(63%)などが挙げられています。
ペンシルベニア州の研究チームは、脊髄損傷患者(353名)による医療用大麻の使用、認識に関するオンライン調査を実施。その結果、医療用大麻の使用理由として痛み(65.3%)、痙縮(63.3%)、不眠(32.7%)、不安(24%)への対処が挙げられ、医療用大麻の使用により63.3%が「とても楽になった」と回答していたことが明らかにされました。
ドイツの研究チームは2023年8月、慢性的な神経障害性疼痛を有する患者が主にTHCを多く含む医療用大麻を使用したことにより、迅速かつ持続的に痛みが緩和され、睡眠の改善も認められたことを報告しています。
なお、米国保健福祉省(HHS)は神経障害性疼痛を始めとした一部の病状において、医療用大麻に”信頼できるエビデンスがある”ことを正式に認めています。