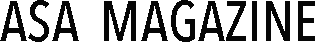9月14日、新薬誕生に向けた最終段階の治験である「第三相試験」において、幻覚剤「MDMA」を用いた治療が中等度〜重度のPTSD(心的外傷後ストレス障害)に奏功したことが「Nature Medicine」で報告されました。
PTSDに対するMDMA治療が第三相試験で有効性を実証したのはこれで2度目。これらの治験を主催した非営利団体「幻覚剤学際研究学会(MAPS)」は、今後年内にMDMA治療の新薬申請を行う予定。早ければ来年にも米国FDA(食品医薬品局)によって承認される可能性があります。
PTSDは自然災害、虐待、傷害事件、性犯罪、戦争などの「トラウマ体験」が原因となって発症する心の病気。きっかけとなる出来事が起きてから1ヶ月以上経過してもフラッシュバック(再体験)、悪夢、ポジティブな感情の麻痺、過覚醒(神経が常に張り詰めている)など、特徴的な症状が認められます。
これらの症状から、不安、パニック障害、うつ病、不眠、物質使用障害なども合併することが多いです。
PTSDの治療は心理療法がメインとなります。特に、あえてトラウマ体験に繰り返し触れながら、不快な感情を支持的なものへと変えていく「曝露療法」が最も有効とされています。ただし、この治療には苦痛を伴うため、治療から離脱する人も珍しくありません。
薬物療法としては、セルトラリンやパロキセチンなどのSSRI(抗うつ薬)が推奨されています。
とはいえ、これらの治療をもってしても約3分の1のPTSD患者が寛解に至っていません。そのため、現在もPTSDに対する新たな治療法が求められています。
そこで注目されているのが、サイケデリクス(幻覚剤)の1つとして知られる合成麻薬「MDMA(メチレンジオキシメタンフェタミン)」。MDMAは「エクスタシー」とも呼ばれ、パーティードラッグとしても有名です。
MDMAは日本を含め多くの国で違法であることから、治療というイメージは湧きにくいかもしれません。しかし、MDMAの有効性に関するエビデンスは、特に近年着実に蓄積されています。
そのため、2017年に米国FDAはMDMAを用いたPTSD治療を「画期的治療(Breakthrough Therapy」に指定。今年半ばには、米国医師会(AMA)がMDMA治療に対し医療コード(CPTコード)を承認。さらに、オーストラリアは今年7月1日よりPTSDに対するMDMA治療を合法としています。
中等度〜重度PTSD患者におけるMDMA治療の有効性と安全性を検証
今回アメリカの研究者らは13ヶ所の施設において、MDMA治療の有効性と安全性を評価するための第3相試験を実施。
研究参加者は18歳以上で、DSM-5(精神障害の診断・統計マニュアル第5版)でPTSDと診断され、重症度が中等度〜重度(CAPS−5スコアで28点以上)で、6ヶ月以上症状が持続していた患者104名(重度76名、中等度28名)。平均年齢は39.1歳で、71.2%が女性。人種や民族は多様に含まれ、白人が66.3%、ラテン系・ヒスパニック系が26.9%を占めました。
これらの患者のうち53名をMDMA治療群、51名をプラセボ(偽薬)群にランダムに振り分け。できるだけ正しく評価を行うため、患者と評価者は共にどちらの治療を受けているか分からないようにされました(二重盲検ランダム化比較試験)。
治療開始前、参加者はセラピスト2名による90分間の準備セッションを3回受けました。その後、実際に投薬を行う投与セッションが1ヶ月おきに合計3回行われました。
MDMA及びプラセボの投与セッションの所要時間は各8時間。1回目の投与セッションでは開始時にMDMA80mgを投与し、その1時間半〜2時間後にMDMA40mgを追加投与。2、3回目のセッションでは開始時に120mg、追加で60mg投与されました。
投与セッション後には、参加者が自分の経験を処理し理解するのをサポートするために、90分間の統合セッションが設けられました。
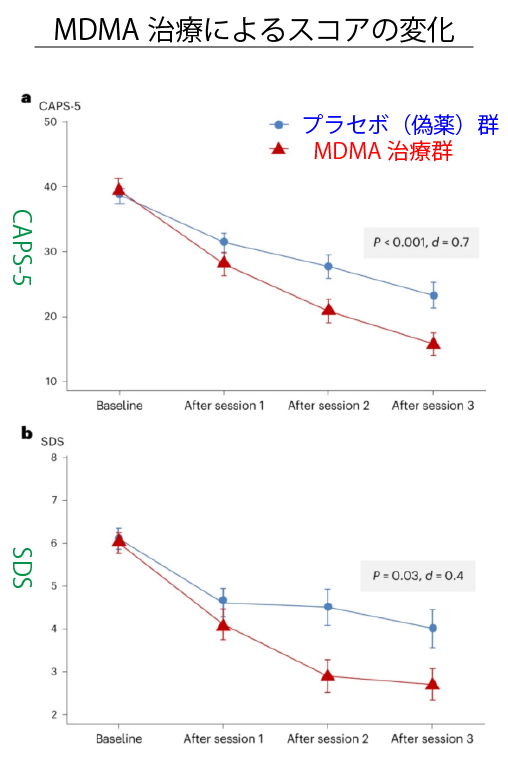
3回の投与セッションを完了してから6〜8週間後、PTSDの診断及び症状の重症度評価に用いられる「CAPS-5(Clinician-Administered PTSD Scale for DSM-5)」、生活に関する障害の尺度「SDS(Sheehan Disability Scale)」を活用し、MDMA治療の有効性を評価。これらは共にスコアが高いほど重症度が高いことを示します。
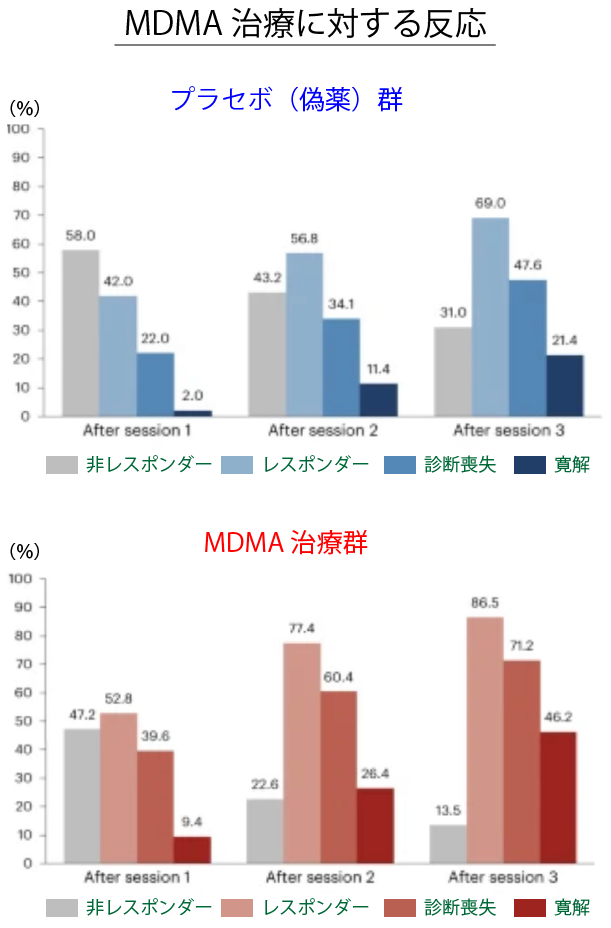
治療と評価を完了した参加者は、CAPS-5のスコアをもとに以下の4カテゴリーに分類されました。
非レスポンダー:ベースラインから10点未満スコアが減少
レスポンダー:ベースラインから10点以上スコアが減少(臨床的に意義のある改善)
診断喪失:ベースラインから10点以上スコアが減少し、もはやDSM-5の診断基準を満たさない
寛解:合計スコアが11点以下で、もはやDSM-5の診断基準を満たさない
MDMA治療で86.5%が改善、71.2%が診断基準外に
94名が治験を完了。治療を中断したのはMDMA治療群で1名、プラセボ群で8名でした(プラセボ群の1名は治験を完了したが、CAPS-5スコアが得られなかった)。
CAP-5スコアの最小二乗平均値はMDMA治療群で-23.7点、プラセボ群で-14.8点となり、MDMA治療群で有意に改善。
SDSでもMDMA治療群で-3.3点、プラセボ群で-2.1点と有意な改善が認められ、これらの改善は「家庭生活」「社会生活」「仕事/学校」全ての項目において認められました。
治療開始から18週間後、臨床的に意義のある改善が認められたのはMDMA治療群で86.5%、プラセボ群で69%。PTSDの診断基準を満たさなくなったのはMDMA治療群で71.2%、プラセボ群で47.6%。さらに、MDMA治療群のうち46.2%が「寛解」の基準を満たしました(プラセボ群では21.4%)。
共変量分析の結果、MDMA治療の有効性はPTSDの重症度や種類、アルコールや違法薬物の依存症、幼少期の有害体験の有無に関係なく認められていたことが明らかに。
MDMA治療と有意な相互作用を示したのは、SSRIの使用歴、女性、抑うつスコアの悪さ(ベック抑うつ質問票で23点以上)であり、いずれも有意な改善と関連していました。
MDMA治療は概ね安全
副作用の重症度は、臨床医によりそれぞれ軽度(日常生活において制限なし)、中等度(日常生活において何らかの制限あり)、重度(日常生活を送れない)のいずれかに判定されました。
全体で98.1%が少なくとも1つ以上の副作用を報告。このうち重度の副作用を報告したのはMDMA治療群で5名、プラセボ群で2名。生命を脅かしたり、入院治療が必要となる程の深刻な副作用は認められませんでした。
頻繁に報告された副作用(MDMA治療群で発生率が10%を超え、プラセボ群と比べて2倍以上の報告数)は筋肉の緊張、吐き気、食欲低下、多汗症など。これらのほとんどが一過性であり、重症度は軽度か中等度でした。
FDAのガイダンスに従い、この研究では心血管系の副作用、自殺リスク、MDMAの乱用・誤用・転用に関連する報告も行われました。
心血管系の副作用に関しては、研究者の想定通り、数名で心拍と血圧の一時的な上昇が認められました。
最終準備セッションの時点で自殺念慮を報告したのはMDMA治療群で24.5%、プラセボ群で23.5%。投与セッションの期間中、MDMA治療群のうち1名で新たな自殺念慮の出現、1名で自傷行為が認められました。しかし、全体を通して治療開始前の報告数を超えておらず、MDMA治療によって自殺リスクが助長されないことが示されました。
MDMAの乱用、誤用、転用、身体依存は認められませんでした。
年内にMDMA治療を新薬申請
これらの結果を受け、研究者らは「中等度から重度のPTSD患者を対象としたこの確認的な第3相試験において、CAPS-5及びSDSでそれぞれ評価したように、MDMA-ATはプラセボと比較して、18週間に渡る治療によりPTSD症状と機能障害を有意に改善しました」「多様な集団と参加者の複雑さを考慮すると、有効性の再現性は特に注目に値します」と述べています。
他にも、論文では治療効果について「MDMAは向社会的な感情を誘発すると同時に、感情的に困難で恐怖を感じる刺激に対する反応を和らげ、恐怖、脅威、否定的な感情の感覚を軽減することで、PTSD患者が心理療法から恩恵を受ける能力を高める可能性があります」と述べられています。
「Annals of General Psychiatry」に掲載されたレビューによれば、MDMAは心理療法と組み合わせることで、不安を軽減し、リラックスを促進し、気分を高め、洞察力や記憶力を高めることができるため、トラウマに対処しやすくなるとされています。
つまり、MDMA治療はPTSD患者において最も有効とされている心理療法の離脱を防ぎ、治療効果を高める可能性があるということを意味します。
論文は最後に、「これらの知見は20年以上に渡る研究の集大成であり、MAPP1と合わせて、中等度から重度のPTSD患者におけるこの治療法のさらなる検討が正当化されることを示しています」という文で締めくくられています。
「MAPP1」とは、2021年に報告された第3相試験のこと。この研究でも、PTSD患者92名においてMDMA治療がプラセボと比べ有効であることが実証されました。
これらの研究を主催したMAPSは、同組織がこれまで行ってきた第2相試験(全18回)と第3相試験(全2回)のデータをまとめ、年内にFDAに新薬申請を行う予定です。